DBT-Therapie – Teil 3 – Die Therapeutische Strategie
1. Die Beziehungsebene üben und gute Beziehungen knüpfen
 In all unseren Gesprächen gibt es nur zwei Ebenen der Kommunikation: Eine Machtebene und eine Beziehungsebene. Mit der Machtebene sind Borderliner leider mehr als vertraut. Sie kennen es schon zur Genüge, dass die Macht über sie oft viele Jahre negativ ausgenutzt wurde. Darum ist es wohl das wichtigste Ziel für einen Gruppenleiter in der DBT, den Teilnehmern die ehrliche Beziehungsebene näher zu bringen. Also wird er vom ersten Moment an, für eine warme, eine vertrauensvolle und zeitgleich unterstützende Atmosphäre sorgen!
In all unseren Gesprächen gibt es nur zwei Ebenen der Kommunikation: Eine Machtebene und eine Beziehungsebene. Mit der Machtebene sind Borderliner leider mehr als vertraut. Sie kennen es schon zur Genüge, dass die Macht über sie oft viele Jahre negativ ausgenutzt wurde. Darum ist es wohl das wichtigste Ziel für einen Gruppenleiter in der DBT, den Teilnehmern die ehrliche Beziehungsebene näher zu bringen. Also wird er vom ersten Moment an, für eine warme, eine vertrauensvolle und zeitgleich unterstützende Atmosphäre sorgen!
Und auch wenn das im ersten Moment für dich vielleicht noch wie eine Selbstverständlichkeit wirkt … aber für viele der Teilnehmer ist gerade dies – eine Bindung aufbauen – keine Kleinigkeit. Denn über die Hälfte von ihnen leidet neben der instabilen Persönlichkeitsdynamik auch noch an einer sie behindernden Sozialphobie.
In der Realität ist es für sie oft schon ein gewaltiger Schritt, sich überhaupt in eine Gruppe zu setzen. Das könnte man für einen „normalen Menschen“ – also jemanden ohne Persönlichkeitsstörung – damit vergleichen, dass derjenige live im Fernsehen auftreten muss. Nur mit dem Unterschied, , ist für sie vergleichbar mit dem Gefühl, auf einer Bühne vor 500 Leuten zu sprechen – nur mit dem Unterschied, dass hier niemand applaudiert und man sich eher innerlich einer wildfremden Gruppe ausgeliefert fühlt.
Deshalb haben sich drei Schritte in der Praxis als sehr wirkungsvoll gezeigt:
- Der Anruf vor dem Kursbeginn
- Die persönliche Ansprache am Kursabend
- Die konsequente lösungsorientierte Zusammenarbeit mit Hilfe der Gruppe
1.1. Der Anruf vor dem Kurs.
 So ein Anruf ein paar Tage vor dem Kurs ist ein wirklicher Eisbrecher. Viele Teilnehmer kommen nämlich vor lauter Scham und Angst erst gar nicht bis zum ersten Kursabend. Und genau darum sollte der erste Kontakt vor dem Kurs und nicht erst am Kurstag stattfinden.
So ein Anruf ein paar Tage vor dem Kurs ist ein wirklicher Eisbrecher. Viele Teilnehmer kommen nämlich vor lauter Scham und Angst erst gar nicht bis zum ersten Kursabend. Und genau darum sollte der erste Kontakt vor dem Kurs und nicht erst am Kurstag stattfinden.
Das muss auch nichts Kompliziertes sein. Es geht hier nicht um die Vermittlung von irgendwelchem Wissen, sondern lediglich um den Aufbau einer Bindung und ein paar Informationen darüber, wie so der Ablauf an dem Tag sein wird, was die Ziele der Gruppe sind und das man sich auf ihn / sie ganz persönlich freut. Das man schon ein wenig neugierig auf ihn / sie ist.
Nochmal: Ich weiß aus persönlicher Erfahrung, dass viele vor lauter Angst und Zweifeln gar nicht zu dem ersten Treffen gekommen wären, wenn da nicht diese freundliche, herzliche und ein wenig neugierige Stimme am anderen Ende des Telefons die Einladung nochmal persönlich ausgesprochen hätte. So ein innerer Konflikt ist bei Borderline-Patienten nicht ungewöhnlich. Ich würde eher sagen, dass er den „Normalfall“ darstellt.
1.2. Das persönliche Begrüßen am Kurstag
 Borderline ist eine Unreife, eine Störung in dem Erleben von Bindung. Und wie kann man Bindung aufbauen? Indem am Kurstag der Gruppenleiter von sich aus, alle Anwesenden persönlich begrüßt.
Borderline ist eine Unreife, eine Störung in dem Erleben von Bindung. Und wie kann man Bindung aufbauen? Indem am Kurstag der Gruppenleiter von sich aus, alle Anwesenden persönlich begrüßt.
Dafür sollte er deutlich vor dem Kursbeginn erscheinen und sollte auch jeden seiner Teilnehmer kennen – zumindest ein wenig von ihm.
Bindung entsteht durch einzelne, achtsame und freundliche Ansprache und eine ehrliche Frage nach dem Befinden. So eine ruhige, entspannte Ansprache kann sich für einen besonders ängstlichen Borderliner wie ein Anker, eine Oase oder eine kleine Rettungsinsel anfühlen. Oft spüren sie hier seit langem das erste Mal wieder, dass sie als Individuum wirklich gesehen werden und nicht nur eine kleine „Nummer in einem seelenlosen Gruppenplan“ sind.
Durch das persönliche Ansprechen kann man auch sofort erkennen, ob es jemandem besonders schlecht geht, ob jemand vorzeitig gehen möchte oder ob irgend ein anderer akuter Unterstützungsbedarf besteht.
Dadurch kann verhindert werden, dass Schwierigkeiten im Stillen vor sich hin schwelen, immer größer werden und irgendwann anfangen, die Sitzung zu belasten.
1.3. Die Lösung liegt in der Mitte / in der Gruppe
 Die DBT-Therapie hat das Ziel, dass jeder Teilnehmer praktische Hilfe für seinen Lebensalltag erhält. Nicht der Stoff ist entscheidend, sondern was davon anschließend umgesetzt wird.
Die DBT-Therapie hat das Ziel, dass jeder Teilnehmer praktische Hilfe für seinen Lebensalltag erhält. Nicht der Stoff ist entscheidend, sondern was davon anschließend umgesetzt wird.
Darum ist es von Vorteil, wenn die Trigger des Alltags sofort in der Gruppe angesprochen werden und dann von allen Beteiligten eine gemeinsame (!) Lösung für dieses spezielle Problem gesucht wird. Das motiviert dann auch die anderen, sich freier zu äußern, sich für den Anderen zu interessieren („Wir sind ein Team“) und wieder mehr an ihre eigene Selbstwirksamkeit zu glauben. Denn wie sagte es schon der „Philosoph“ Bob der Baumeister? „Yo, wir schaffen es…!“
Wenn wir schon beim Thema Humor sind … Was wäre, wenn schon die Begrüßung zum Training wird?
Humor ist meiner Meinung nach in der Psychotherapie eines der schönsten Werkzeuge. Es lässt uns über unsere Unvollkommenheiten und die der Anderen Schmunzeln. Der Gruppenleiter kann aus der Therapie-Gruppe einen „Therapie-Club“ machen, in dem es keine VIP-Lounge gibt, keine teuren Getränke, auch keine Sperrstunde. Dafür aber jede Menge Chancen, echte Beziehungen zu knüpfen.
Und wenn ein Teilnehmer mal wieder sagt: „Ich wollte eigentlich gar nicht kommen“, können Sie mit einem Augenzwinkern antworten: „Das ist super – das ist schon der erste Skill: Trotz innerem Widerstand bist du hier. Herzlichen Glückwunsch, du bist auf der Gästeliste des Lebens!“
2. Die Motivation wachhalten
 Eine Skillsgruppe in der DBT ist das genaue Gegenteil eines trocknen Theoriekurses. Auch wenn sich das Wort „Gruppe“ für manche Teilnehmer sehr nach Schule anfühlt. Meiner Beobachtung nach bringt es der Vergleich mit einem Volkshochschulkurs auf den Punkt:
Eine Skillsgruppe in der DBT ist das genaue Gegenteil eines trocknen Theoriekurses. Auch wenn sich das Wort „Gruppe“ für manche Teilnehmer sehr nach Schule anfühlt. Meiner Beobachtung nach bringt es der Vergleich mit einem Volkshochschulkurs auf den Punkt:
In solch einem Kurs gibt es Fachleute, die ihr Wissen weitergeben. Die Teilnehmenden müssen das Gelernte aber selbst ausprobieren, es anwenden und damit im Alltag experimentieren.
Das Ziel ist es jetzt auf keinem Fall, dass jemand wie ein kleines Baby „gefüttert, gewickelt, Rund-um-versorgt“ wird, sondern dass man Schritt für Schritt seine eigenen Kompetenzen entwickelt, die man dann im Alltag einsetzen kann.
Und genau hier liegt nun die besondere Herausforderung! Warum? Nun, weil wenn ein Borderline-Patient eins in seinem Leben gelernt hat, dann, dass es oft deutlich leichter ist, Hilfe zu bekommen, wenn man die eigene Hilflosigkeit nach Außen demonstriert. Das kennen wir als die berühmte Opferhaltung.
Marsha Linehan nannte dies mal die „aktive Passivität“. Damit beschrieb sie ein eigentlich widersprüchliches, in sich paradoxes, aber sehr häufig anzutreffendes Verhaltensmuster. Ähnlich der Ziege aus dem Märchen „Tischlein-deck-dich“. Die mit ihrem „Mäh-mäh … wovon soll ich satt sein…?“ einen anderen beschuldigte und sich selbst als das arme Opfer darstellte. Bis es dann mal herauskam.
Und für die Therapeuten bedeutet dies nun, dass sie ständig am Ball bleiben müssen, um für die Teilnehmer eine praktische und lösungsorientierte Atmosphäre schaffen und klarzustellen, dass es in der DBT nicht darum geht, Hilfe ähnlich einem betreuten Wohnen zu „bekommen“, sondern darum, neue Fähigkeiten zu lernen, die langfristig unabhängiger machen – eine neue Selbstwirksamkeit!
Die DBT orientiert sich dabei klar an lerntheoretischen Prinzipien – also den Grundlagen und Mechanismen, die wir aus den verschiedenen Lerntheorien (z.B. Behaviorismus, Kognitivismus oder Konstruktivismus) her kennen. Übersetzt in eine etwas gebräuchlichere Alltagssprache, heißen diese Grundannahmen:
 Jedes Verhalten – auch das, was wir „dysfunktional“ nennen – hat in einem bestimmten Zusammenhang / in einer bestimmten Situation – seinen Sinn gehabt. Entweder eine Überlebensstrategie, ein Kindheitsmuster, oder eine andere kurzfristige Lösung.
Jedes Verhalten – auch das, was wir „dysfunktional“ nennen – hat in einem bestimmten Zusammenhang / in einer bestimmten Situation – seinen Sinn gehabt. Entweder eine Überlebensstrategie, ein Kindheitsmuster, oder eine andere kurzfristige Lösung.- Was im Kinderalter wirkte, verursacht jetzt – im Erwachsenenalter – viel Irritation und Leid.
- Alte Muster beizubehalten ist deutlich bequemer (und kurzfristig angstfreier) anstatt sich ins unbekannte Neue zu stürzen. Denn wenn das so einfach wäre, dann würde dies ja jeder tun. Hätten die Patientinnen das alleine ändern können, hätten sie es längst getan.
- Unser Gehirn ist nämlich faul und möchte mit dem geringsten Energieeinsatz, das Maximale aus einer Sache herausholen. Frei nach dem zweiten Thermodynamischen Gesetz, dass ein kalter Körper (eine alte Erfahrung / These) keinen wärmeren Körper (eine aktuelle Problematik / Antithese) wärmer machen kann (zu einer logischen Lösung / einer Synthese führen kann.
- Die Aufgabe der Therapeuten ist es auch, die Teilnehmer während der Therapie zu motivieren und beim Lernen zu begleiten. Das bedeutet auch, dass sie diese unterstützen, ihre Ängste, ihre alten Gewohnheiten und ihre inneren Widerstände zu überwinden.
- Wie in der Natur sind neue, gesunde Verhaltensweisen wie kleine zarte Pflänzchen: Am Anfang wachsen sie noch langsam, oft unscheinbar unter der Oberfläche. Die ungesunde alten Muster sind dann wie Unkraut. Diese wuchern sofort. Darum ist es gerade am Anfang so immens wichtig, am Lernen dranzubleiben.
- Wer nur gibt und sich selber nicht füllt, ist irgendwann einmal leer und ausgebrannt. Und ja, auch die Therapeuten brauchen ihr Maß an Unterstützung. Das erfolgt dann durch Feedback aus dem Team, der Intervision oder auch Peer-Supervision genannt, einer Supervision von außen und nicht zuletzt einer guten Zusammenarbeit der Gruppenleiter untereinander.
Das waren einmal die sechs besonders herausstechenden Grundannahmen, die in einer Borderline-Therapie zu beachten sind. Ich halte folgendes noch für sehr wichtig: Motivation und Unterstützung kann nur dann wirken, wenn man die inneren Widerstände der Patienten völlig versteht. Was sind das für Widerstände?
Nun, viele Teilnehmer haben über Jahre hinweg sehr schlechte Erfahrungen in der Schulzeit gemacht. Da kommen Erinnerungen von Druck, Versagen, Abwertung und alle anderen Formen von Mobbing wieder in den Sinn.
Und wenn die Skillsgruppe unbewusst dieses „Schulmodell“ nachbildet, dann triggert sie punktgenau die alte Scham und alle früheren Blockaden.
Darum ist es meiner Meinung nach deutlich besser, diese Themen gleich zu Beginn der Therapie anzusprechen. Denn die dann hochkommenden Gefühle haben nichts mit Dummheit oder mangelndem Willen zu tun. Sie sind die kindlichen Abwehrreaktionen vor vielen Jahren. Da hatten sie ihren Platz … jedoch nicht mehr in der Gegenwart.
- Viele Borderline-Patienten sind – auf Grund der jahrelangen Verletzungen – gleichzeitig ehrgeizig („seht her, ich kann es auch“) andererseits aber genauso ihre schärfsten Kritiker („das schaffst du eh nicht“)
Diese ungesunde und vor allem explosive Mischung sieht man dann dabei, dass sie extrem schnell Fortschritte machen wollen, sich gleichzeitig aber auch gnadenlos bei der kleinsten Kleinigkeit selbst bestrafen.
Meine klare Botschaft an einen Betroffenen wäre dann folgende:
„Hab Geduld mir dir. Deine Glaubenssätze und Verhaltensmuster haben sich nicht in Tagen oder Wochen, sondern im Laufe von einigen Jahren aufgebaut. Natürlich sind wir heute älter und können viel bewusster an die Sache herangehen. Aber all das Wissen nützt nichts, um uns eine neue Denkweise einzuprogrammieren. Diese braucht selbst unter günstigsten Umständen mehrere Wochen. Wenn es ausreichend wäre, dass ich dir durch ein einziges Gespräch oder einen Zettel Tipps gebe, dann wäre ich längst arbeitslos.“
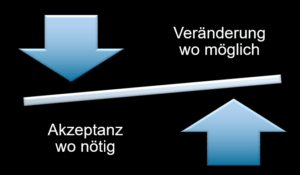 Ein sehr einprägsamer Merksatz in der DBT ist deshalb folgender: Veränderung wo möglich … aber Akzeptanz wo nötig.“
Ein sehr einprägsamer Merksatz in der DBT ist deshalb folgender: Veränderung wo möglich … aber Akzeptanz wo nötig.“
Denn, je intensiver man auf eine Veränderung drängt, desto wichtiger ist es, dass es immer seine Gründe dafür gibt, dass man sich jetzt so verhält wie man sich verhält. Das waren nämlich nichts anderes als die Überlebensmuster der Kindheit. Der Gegenüber versucht im Moment mit den ihm zur Verfügung stehenden Mitteln, sein aktuelles Problem zu lösen. Leider sind es aber oft die unreifen Mittel der Kindheit, um ein Problem des Erwachsenen zu lösen … und das geht in den meisten Situationen schief, obwohl er sein Bestes gegeben hat.
 Wie könnten man diesen zweiten Teil rund um die Motivation zusammenfassen?
Wie könnten man diesen zweiten Teil rund um die Motivation zusammenfassen?
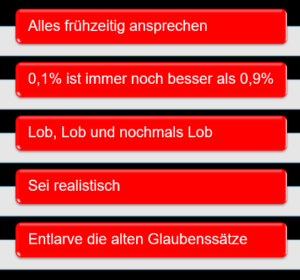
- Frühzeitig Ansprechen: Die Angst vor „Schulgefühlen“ sollten direkt angesprochen werden. Das nimmt Druck raus und zeigt, dass es sich bei Scham und Schuld um ganz normale Reaktionen auf frühere Erlebnisse handelt.
- 0,1% ist besser als 0.9%: Statt „alles auf einmal“ sollten wir lieber kleine und erreichbare Ziele miteinander aushandeln. Auch kleine Erfolge sind Erfolge und damit ein Motor für die Motivation.
- Lob, Lob und nochmals Lob: Ein kleines Kind lernt Laufen nicht durch ewiges Korrigieren. Es lernt Laufen durch die ausgebreiteten Arme der Eltern und eine lobende Haltung. Beim Thema Borderline ist das „Nein“-sagen so wichtig wie das Laufen lernen. Und nur ein einziges Mal „Nein“ gesagt, ist schon ein größerer Erfolg sein als komplette eine Woche voll perfekter Achtsamkeitsübungen.
- Sei realistisch: Veränderungen sind ein Marathon, kein Sprint. Laut Lally et. al. (2010) brauchen erwachsene Personen bei einem täglichen Training mindestens 66 Tage um eine neue Denk-Routine zu entwickeln.
- Die Glaubenssätze entlarven: Selbstkritik ist in der Regel ein erlerntes Muster. Und genauso wie man gelernt hat, streng mit sich zu reden, kann man lernen, voller Güte zu sich selbst zu sein. Perfektionismus ist out – Optimieren ist in.
Selbstkritik mal anders kommentiert: Wenn ein Teilnehmer sagt „Ich habe es noch nicht geschafft“, dann kann man auch aufmunternd sagen: „Sehr gut! Dann haben Sie bestimmt bemerkt, dass es schwer war. Und allein diese Erkenntnis ist schon mal ein erster Schritt.“
3. Methoden, die eine Veränderung fördern
 Die DBT ist eigentlich das Gegenteil einer „reinen Gesprächstherapie“. Klar, wird auch theoretischer Stoff vermittelt. Schließlich ist Psychoedukation – also das „Wieso, weshalb und Warum“-Sesamstraßen-Prinzip – das Fundament jeder Therapie.
Die DBT ist eigentlich das Gegenteil einer „reinen Gesprächstherapie“. Klar, wird auch theoretischer Stoff vermittelt. Schließlich ist Psychoedukation – also das „Wieso, weshalb und Warum“-Sesamstraßen-Prinzip – das Fundament jeder Therapie.
Aber diese Therapieform lebt ganz besonders davon, dass sowohl die Therapeuten als auch die Gruppe aktiv Methoden einsetzen, die eine Veränderung im Leben der Patienten anstoßen und es auch nach der Therapie noch stabilisieren.
Lass uns mal einen kleinen Überblick über die wichtigsten Werkzeuge nehmen, um einen Fortschritt zu unterstützen. Und wenn du magst, vergleiche dies doch mal mit der Erziehung in einem ganz „normalen Haushalt“. Mit Sicherheit wirst du immer wieder Parallelen dazu finden, dass die DBT sehr einer Erziehung von Kindern gleicht. Mit dem Unterschied jedoch, dass wir hier erwachsenen Personen helfen, in ihrem Bindungserleben nachzureifen. Und da muss man als Therapeut auch mal kreativ vorgehen. Was ich damit meine, möchte ich dir nun erklären:
3.1 Cheerleading
Diese Bezeichnung „Cheerleading“ fühlt sich bestimmt erst einmal wie Pompons und Stadion an. Aber die Idee dahinter ist recht seriös: Jeder – vor allem Borderline-Patienten brauchen jemanden, der an sie glaubt und das auch laut, klar und deutlich kommuniziert.
Cheerleading in der Psychotherapie bedeutet: Der Therapeut (oder die Gruppe) spricht klar und aktiv aus, dass der Patient die Ressourcen / also die Fähigkeiten hat, um Veränderungen zu schaffen. Kein stilles Nicken, kein „wird schon“, sondern echte, in Worte gefasste Zuversicht.
Ein Beispiel: „Wenn Du nur einen Bruchteil der Energie, die du bisher dafür aufgebracht hast, Deine Wut im Zaum zu halten, besser in deine Ziele investieren würdest, dann bräuchte ich mir um Dich keine Sorgen mehr machen.“
Aber manchmal reicht auch so ein einfacher Satz wie: „Ich glaube fest daran, dass Du das schaffst.“ Kleine Sätze können eine große Wirkung entfalten.
3.2 Problemlösen
Das Lösen von Problemen, das ist so etwas wie der Schraubenzieher oder das „Schweizer Taschenmesser“ unter den therapeutischen Werkzeugen: Zwar simpel, aber unersetzlich.
Ich vergleiche das sehr gerne mit einem im Schlamm festgefahrenen Auto. Sitzt du im Schlamm fest, dann willst du nicht lange überlegen, warum du dort hineingefahren bist. Du willst erstmal nur eins: RAUS aus dem Problem. Und erst DANACH kannst du dir – aber auch nur wenn du willst – etwas Zeit nehmen, darüber nachzudenken, wieso, weshalb und warum du da reingefahren bist, um das fürs nächste Mal zu vermeiden.
In der DBT kann man das am besten in den ersten Minuten der neuen Sitzung, wenn es um die Besprechung der Hausaufgaben geht. Das ist der Moment der „Problemlösung“: Anstatt nur über Hindernisse und Schwierigkeiten zu reden, geht es nun darum, systematisch Lösungen zu entwickeln. Die Karre sozusagen aus dem Dreck zu ziehen.
3.3 Paradoxe Interventionen
Was versteht man eigentlich unter einer paradoxen Intervention? Gehen wir dem Ursprung des Wortes einfach mal auf den Grund:
- Para ist griechisch und bedeutet „neben oder gegen“.
- Doxa bedeutet „Meinung oder Ansicht“
Paradox hat also die Bedeutung von
- „entgegen der vorherrschenden Meinung“.
- Versuchs doch mal mit dem genauen Gegenteil.
Eine Variante der paradoxen Intervention kennen wir von dem genialen österreichischen Neurologen und Psychotherapeuten Viktor Frankl (1905-1997). Er nannte sie eine paradoxe Intension (lat. Intensio = Anspannung), also eine widersprüchliche Übertreibung.
Wenn ein Patient ihn mit dem Thema Schlaflosigkeit konsultierte und sagte, er könne nicht schlafen, dann antwortete er: „versuchen Sie doch mal NICHT zu schlafen“. Und ich kann bestätigen, das wirkt wirklich.
Die paradoxe Intervention (lat. interveniere = unterbrechen / einschreiten, dazwischen kommen) bedeutet, dass etwas traditionelles neu aufgesetzt wird.
Neue Bezeichnungen dafür sind z.B.
- „Reframing“ (siehe Daniel Kahnemann „Schnelles Denken – langsames Denken“),
- „Advocatus Diaboli“ Das ist auch so ein Widerspruch: gewissermaßen ein Anwalt des Teufels. Wurden damals in der Kirche Argumente für die Heiligsprechung eines Verstorbenen gesucht, war die Rolle des „Advocatus Diaboli“ für denjenigen vorbehalten, der nun GEGEN eine Heiligsprechung sprechen sollte.
- „Extending“. Das könnte noch am ehesten mit der paradoxen Intension des Viktor Frankl verglichen werden.
Extending kommt aus der konditionierenden Verhaltenstherapie und beschreibt, wie man mit Humor oder einer überraschend neuen Perspektive alte eingefahrene Muster aufbrechen kann.
Bei all diesen etwas ungewöhnlichen Methoden sollte man aber immer zwei Dinge im Hinterkopf behalten
- Sie funktionieren nur dann, wenn die Beziehung zum Therapeuten tragfähig und verständnisvoll ist.
- In der Gruppe sollte man sie nur mit Vorsicht einsetzen. Gerade das Ungewöhnliche kann einen schnell irritieren und zu Lachern in der Gruppe führen. Zwar befreit Lachen, kann aber auch verletzen.
3.4 Modelling
Eigentlich ist alles in der Therapie nichts anderes als ein Lernen wie im wirklichen Leben … Macht einer etwas vor, dann fühlen sich andere motiviert, es ihm nachzumachen. Schau doch einfach mal in einer belebten Fußgängerzone nach oben. Es dauert mit Sicherheit nicht lange und andere folgen deinem Beispiel und schauen mit dir nach oben.
Was hier noch ein Spaß ist, kann in der Therapie schon ein richtiges Werkzeug sein. Wir alle brauchen Orientierung im Leben. Ganz besonders aber diejenigen in einer Therapie. Und darum ist es richtig, wenn die Therapeuten hierbei mit gutem Vorbild, Beispiel und einem praktischen Modell vorangehen.
Erfolgreiche Therapeuten lassen ihre Schüler nämlich auch an ihrem Leben, ihren Erfolgen und Misserfolgen teilhaben. Sie erzählen offen darüber, mit welchen Schwierigkeiten sie selber zu kämpfen hatten. Aber auch mit welchen Skills sie diese dann haben lösen können.
Dies zeigt dann, dass es in der Therapie absolut nicht um Perfektion geht, sondern um eine gemeinsame Lernhaltung. Frei übersetzt und etwas abgewandelt nach dem Motto von Donald Winnicott, dem genialen Kinderpsychiater „A good mother is a good mother enough.“ 👉Ein guter, aber unvollkommener Therapeut ist ein guter Therapeut genug.“
Ich denke da an einen Therapeuten, der seine Angst vor Hunden überwinden musste. Wenn er zeigt, wie und mit welchen Hilfs-Skills er dies geschafft hat, ist er für die anderen gleich ein Model zum Nachahmen.
Neben dem Lernen durch den Therapeuten gibt es ja auch noch das Lernen durch die Gruppe. Dieses „Team-Modelling“ hilft miteinander und voneinander zu lernen. Und nicht selten entwickeln sich dann in den Gruppen ganz eigene Lösungs-Kulturen. Ich kann aus Erfahrung heraus sagen, dass dieses Lernen ein besonders ansteckendes Lernen ist.
3.5 Verstärkerpläne
In der DBT werden sogenannte Verstärkerpläne ganz gezielt eingesetzt, um neue, gesunde Verhaltensweisen („Skills”) zu fördern und andererseits selbstschädigendes Verhalten zu reduzieren.
Ein Beispiel hierfür wäre das Scheiben eines Tagesprotokolls in Verbindung mit einer Verstärkung: Das Ziel hierbei ist, dass der Patient lernt, Probleme zu erkennen und alternative, bessere Skills anzuwenden, anstatt auf seine alten, schädlichen Verhaltensmuster (ich denke hier z. B. an die Selbstverletzung) zurückzugreifen.
Wie sähe hier dann so ein Verstärkungsplan aus? Am Anfang startet man am besten mit einer kontinuierlichen Verstärkung, indem dies nach jedem verwendeten Skill vom Therapeuten ausdrücklich gelobt wird. Zum Beispiel: „Danke, dass du gestern in der Hochstress-Situation den Igelball anstatt die Flasche Alkohol genommen hast. Das war ein richtiger Fortschritt.” Später kann dann hin und wieder verstärkt werden. Wir nennen dies ein intermittierendes Verstärken. Das Lob kommt dann eher zufällig oder zu besonderen Zeitpunkten, z. B. nach einer besonders schwierigen Woche oder wenn der Patient mehrere Skills erfolgreich kombiniert hat. Dadurch lernt der Patient, seine Verhaltensänderung für sich und aus sich selbst heraus fortzusetzen, weil die Verstärkung / das Lob nun unvorhersehbarer ist, was hilft, das neue Verhalten zu einer Gewohnheit zu machen.
Aber auch hier ein Wort zur Vorsicht: Nicht jedes Lob wirkt automatisch positiv. Manch einer empfindet – nicht zuletzt auch wegen seiner verletzten Vergangenheit – Anerkennung auch als peinlich, überfordernd oder sogar kränkend. Je nachdem, was der- oder diejenige in ihrer Herkunftsfamilie und Vergangenheit so alles erlebt hat.
Deshalb ist es wichtig, ganz individuelle Verstärkerpläne zu entwickeln.
Eine gute Übung wäre hierbei, dass die Teilnehmer aufschreiben, unter welchen Bedingungen sie bereit wären, etwas Neues auszuprobieren. Danach wird dies in der Runde besprochen, um sicherzustellen, wie die Belohnung auch wirklich eintreten könnte.
Der Nutzen hiervon? Dadurch wird sichtbar, dass Motivation nicht vom Himmel fällt, sondern dass man sie sogar aktiv gestalten kann.
3.6 Shaping
Das Wort „Shapen“ kommt aus dem englischen Wortschatz und bedeutet „Formen“ oder eine „Formgebung“. Und so, wie es beim körperlichen „Shapen“ der Muskulatur und der Körperformen in einem Fitness-Center oft Monate dauert bis man an sein Wunschziel kommt, so dauert das „Shapen“ in einer Psychotherapie auch oft sehr lange. Das kommt daher, weil man das große Ziel in kleine erreichbare Zwischenetappen aufteilt. In unserem Falle bezeichne ich „Shaping“ als Lob / Verstärker, um kleine und kleinste Schritte in Richtung Ziel sofort verstärken.
Stell dir vor, ein Therapierender hat große Schwierigkeiten, seine Gefühle zu regulieren und neigt immer wieder zu starken Gefühlsausbrüchen. Ein kleines Zwischen-Ziel könnte nun sein, dass der Klient in dem Moment VOR der Wut, einen „Stopp-Skill” anwendet, bevor er reagiert.
- Das große Zielverhalten wäre: Er erkennt seine Wut und wendet einen STOPP-Skill an (z.B. Innehalten, tief durchatmen, Situation beobachten, überlegen, wie man effektiv handeln kann) noch bevor (!) er impulsiv reagiert.
- Schritt 1: Der Therapeut könnte den Klienten zunächst dafür loben, dass er überhaupt über das Konzept des STOPP-Skills spricht oder dass er einen Moment des Zögerns zeigt, bevor er reagiert.
- Schritt 2: Später kann er dafür gelobt werden, wenn er sichtbar und bewusst einmal tief durchatmet, wenn er seine Wut hochkommend fühlt, selbst wenn er danach immer noch impulsiv reagiert.
- Schritt 3: Das Lob erfolgt nur noch dann, wenn er durchatmet und die Situation kurz reflektiert, bevor er reagiert.
- Schritt 4: Am Ende wird nur das vollständige Anwenden des STOPP-Skills vor einer Reaktion gelobt.
Ein anderes Beispiel wäre noch, wenn jemand extrem schüchtern und schambehaftet in sich schweigend in der Ecke sitzt.
So jemand kann schon gelobt, wenn er jemanden aus der Gruppe etwas fragt. Später kann dann die Latte etwas höher angelegt werden: Ein Lob gibt es nicht mehr fürs reine Fragen, sondern dann für das Teilen eigener Beispiele.
Auch hierdurch wird dann Schritt für Schritt ein neues Verhalten geformt, vergleichbar mit einem Bildhauer, der sehr vorsichtig ein Kunstwerk aus dem Stein freilegt.
3.7 Kontingenzmanagement
Das Wort „Kontingenz” kommt wie so viele andere Fachbegriffe auch aus dem lateinischen Wortschatz ab. „contingentia“ oder „contingere“ bedeutet so etwas wie „Möglichkeit / Zufall” und beschreibt etwas, das so nicht notwendig ist und auch hätte anders sein können, also etwas Nicht-Notwendiges.
Was hat das mit dem verstärkenden Lob zu tun? Nun, Lob und positive Konsequenzen sind nach einer erfüllten Aufgabe, einer anstrengenden Arbeit mit Sicherheit eine gute Sache. Stärken sie doch die Bindung und Beziehung zum Therapeuten und innerhalb der Gruppe. Aber zu viel Lob ist wie zu viel Schokolade … zu viel davon und es wird einem irgendwann mal schlecht. Ganz viel Schokolade macht sogar krank!
Und was passiert, wenn nur gelobt wird? Das führt dann irgendwann zu einer Abhängigkeit, einem geringeren Selbstwertgefühl und einem Mangel an Eigeninitiative. Wer nur getragen wird, möchte später nicht mehr selber laufen… Und deshalb haben Kritik und negative Konsequenzen in einer guten Therapie auch ihren festen Platz.
Wichtig ist dabei, dass nur das Verhalten und nicht die Person kritisiert wird. Zum Beispiel könnte der Therapeut sagen: „Ich mag und respektiere Sie sehr, aber wenn Sie weiterhin nur jede dritte Stunde teilnehmen, dann wird ihr Lernerfolg entsprechend gering bleiben.“
Eine andere Form von Kritik könnte auch dadurch kommen, dass kleine, unangenehme Aufgaben gestellt werden: Nehmen wir mal einen Patienten mit einer Sozialphobie, der des Öfteren zu spät kommt. Er könnte beim nächsten Mal vor der Gruppe drei bis fünf positive Eigenschaften von sich laut vorlesen.
Und eine ganz harte Form von Kritik wäre eine Therapiepause oder ein Ausschluss aus der Therapie. Das aber sollte nur als äußerste Notlösung angesehen werden. Und dann auch immer nur im Verbund mit der Möglichkeit, nach einem Vorgespräch wieder neu mit der Therapie zu starten.
Härte wo nötig aber Milde wo möglich…
Zusammengefasst: Wie könnten diese Methoden nun praktisch aussehen?
- Cheerleading: Sprich deine Zuversicht aktiv aus. Solche Sätze wie „Ich glaube an dich und du schaffst das“ sind kein billiger Trost, sondern echte Verstärker.
- Problemlösen: Nutze konkrete Erfahrungen und Umsetzungsmöglichkeiten und damit Lösungen sichtbar und praktisch zu machen.
- Paradoxe Interventionen: Setz Humor und Übertreibungen gezielt ein. Bedenke aber dass dies nur dann funktioniert, wenn die Beziehung tragfähig genug ist.
- Modelling: Teile auch deine eigenen schwierigen Erfahrungen. Das macht dich glaubwürdig.
- Verstärkerpläne: Lass die Patienten ihre eigenen Belohnungssysteme aufschreiben.
- Shaping: Feiere selbst kleine Schritte, nicht nur die großen Erfolge.
- Kontingenzmanagement: Negative Konsequenzen sollen ein neues Verhalten formen und keinen Teilnehmer ausgrenzen oder beschämen.
4. Methoden, welche die Akzeptanz noch stärken
 Was sagte schon Albert Einstein? Es würde an Wahnsinn grenzen anzunehmen, man könne die Probleme mit den gleichen Werkzeugen lösen, wie sie entstanden sind. Auf deutsch: Einfach so weitermachen bringt keine Veränderung.
Was sagte schon Albert Einstein? Es würde an Wahnsinn grenzen anzunehmen, man könne die Probleme mit den gleichen Werkzeugen lösen, wie sie entstanden sind. Auf deutsch: Einfach so weitermachen bringt keine Veränderung.
Und genau darum geht es doch in einer Therapie. Therapie bedeutet nämlich Heilung. Und Heilung ist eine Veränderung. Deshalb liegt der Fokus in der DBT-Therapie ganz und gar auf Veränderung, auf einem Neugestalten einer alten Sache.
Veränderung geht aber nie ohne Akzeptanz! Und das ist der Unterschied zwischen einer Therapie und einem „normalen Gespräch“.
Lass es mich so beschreiben. Du kennst bestimmt die Situation, dass ein Bekannter dir von etwas negativem erzählt. Fast schon reflexhaft kommt man mit einem Lösungsvorschlag wie „mach doch dieses oder jenes“. Das aber hinterlässt beim Gegenüber kaum das Gefühl, dass seine Emotionen, Gedanken oder Verhaltensweisen ernst genommen werden. Die Folge: sie blockieren sofort. Und das ist jetzt der große Moment der Validierungsstrategien einer Therapie: Sie sind gewissermaßen das Handwerkszeug, mit dem ein Therapeut zeigt: „Ich verstehe dich. Was du da gerade erlebst, ergibt in deinem inneren Kontext einen klaren Sinn.“
Diese Validierung, diese Wertschätzung dem anderen gegenüber, das ist für viele Teilnehmer in der Therapie etwas völlig Neues. Sonst wurden sie immer reglementiert und korrigiert. Niemand konnte ihre Vergangenheit, ihre Unreife in dem Bindungserleben akzeptieren. Schon gar nicht ihre Herkunftsfamilie, die für die toxischen Handlungsmuster in den meisten Fällen sogar die Ursache waren.
👉 Und das ist die Kernaussage dieses Beitrages: Therapie holt jemanden dort ab, wo er steht, baut zuerst eine Bindung auf und DANN ERST erfolgt eine vorsichtige Korrektur des Gegenübers mit motivierenden Gedankengängen.
Lass uns jetzt deshalb mal die Validierung näher unter die Lupe nehmen: Dieses Wort stammt vom lateinischen „valere“ ab, was „wert sein“ oder „Kraft haben“ bedeutet. Es hat also einen Wert, eine Kraft, einen Sinn, sich zu verändern.
Wichtig ist dabei – wie in so vielen Dingen des täglichen Lebens – eine ausgeglichene Sichtweise, oder Balance einzuhalten:
- Zu viel Empathie ohne Korrektur = Dies birgt die Gefahr in sich, dass ein dysfunktionales Handlungsmuster weiter bestätigt wird.
- Aber zu viel Korrektur ohne Empathie beschwört wiederum die Gefahr herauf, dass die Beziehung zwischen Therapeuten und Patient schnell zerbricht.
Aus diesem Grund hat Marsha Linehan damals sechs einzelne Validierungsstufen (V1 bis V6) beschrieben, die jede ihre eigen Wirkung erzielt aber auch ihre ganz eigenen Nebenwirkung hat. Lass uns diese mal etwas näher betrachten.
Die sechs Validierungsstrategien nach Marsha Linehan
Wir machen das mal beispielhaft anhand des Satzes vom Patienten: „Ich war stocksauer.“ Darauf könnte man nun sehr unterschiedlich reagieren um ihn da abzuholen, wo er sich gerade befindet
V1 – Durch aufmerksames Zuhören
- Beispiel: Patient: „Ich war stocksauer.“ – Therapeut: „Das kann ich nachvollziehen.“
- Positive Wirkung: Wertschätzung.
- Nebenwirkung: wenig Veränderungsimpuls.
👉 Klingt simpel, wirkt aber oft stärker, als man denkt. Manchmal ist echtes Zuhören schon die halbe Miete.
V2 – Modalitätenkonforme Validierung
Das Wort Modalitäten bezeichnet in der Sprachwissenschaft eine besondere Art einer sprachlichen Bedeutung. Auf uns übertragen: Wenn jemand etwas mit seinen Worten beschreibt, dann kann man diese Beschreibung z.B. aus der Beobachterperspektive heraus mit anderen Worten ergänzend beschreiben.
Wie das aussehen könnte?
- Beispiel: Patient: „Ich war stocksauer.“ – Therapeut: „Sie waren sehr wütend.“ – Patient: „Genau, rasend.“
- Positive Wirkung: Patient fühlt sich durch die Beobachtung und Beschreibung des Therapeuten verstanden.
- Nebenwirkung: Zwar wird die Beziehung hierdurch gestärkt, jedoch keine Veränderung angestoßen.
👉 Modalitätenkonforme Validierung ist wie ein Spiegel: Man reflektiert, was man hört, und der Patient fühlt sich dadurch „gesehen“ und als Person gewürdigt.
V3 – Kreuzmodalitäten-Validierung
Das ist ähnlich wie die Validierung 2 aber mit dem Unterschied, dass weitere Informationen aus der Beobachterperspektive hinzugenommen werden.
Das klassische Beispiel hierfür ist, wenn ein Baby seinen Schnuller im Mund spürt und dann ein Bild des Schnullers länger anschaut und es dabei die Erfahrung über den Tastsinn mit seiner visuellen Information verbindet.
Beispiel: Patient: „Ich war stocksauer.“ – Therapeut: „Ich konnte sehen, dass Sie gar keinen anderen Gedanken mehr fassen konnten.“
- Positive Wirkung: Ein emotionales Mitschwingen.
- Nebenwirkung: Auch dies stärkt die Beziehung, fördert aber nur wenig Einsicht.
👉 Hier wird nicht nur die Wut benannt, sondern auch das Drumherum – die ganze Erlebniswelt, welche damit zusammenhängt.
V4 – Validierung über biographische Erfahrung
Biographie … Das ist ein Wort, was deutlich mehr ausdrückt als man zuerst annehmen mag. Biographie kommt aus dem griechischen Wortschatz gr. βίος (bios) das Leben, γράφειν (graphein) schreiben. Es ist die geschriebene Lebensgeschichte eines Menschen.
Wenn ich nun jemanden in seiner Lebensgeschichte anerkenne, dann würde ich ihn in nicht nur in seinem „Hier und Jetzt“, sondern auch in seinem Werdegang, in dem WARUM jemand sich in der jetzigen Situation befindet sehen. Das ist eine umfassende Anerkennung des Gegenübers – eine tiefe Akzeptanz seines Lebenswerkes.
- Beispiel: Patient: „Ich war stocksauer.“ – Therapeut: „Ich denke, dass dies kein Wunder war, dass Sie so reagiert haben. Denn schließlich haben Sie dies schon einmal erlebt, dass Ihnen ein Job vor der Nase weggeschnappt wurde.“
- Positive Wirkung: Diese Würdigung fördert die Einsicht.
- Nebenwirkung: Auch dies kann alte Muster stabilisieren, ohne eine wirkliche Veränderung zu fördern.
👉 Diese Art der Validierung knüpft an Erlebtes an und macht aktuelle Reaktionen nachvollziehbar. Es erklärt das WARUM jemand so ist, wie er aktuell ist.
V5 – Validierung der aktivierten Schemata
So, wie wir heute reagieren – und da ist es egal, ob ich 20 Jahre alt bin oder 60 Jahre – ist oft ein Spiegelbild unserer erlernten „Überlebensreaktionen“, als wir noch kleine Kinder in unserer Herkunftsfamilie waren. Diese „aktivierten Schemata“ sind gewissermaßen ein Echo aus unserer Kindheit.
Wie reagiert man im Alltag darauf? Allzu oft hört man dann den Satz: „Stell dich nicht so kindisch an“. „Du bist jetzt erwachsen. Also verhalte dich entsprechend.“
Und wie sollte eine therapeutische Reaktion darauf sein? Wie in der Validierungsstufe 4 sollte man die Vergangenheit des Gegenübers mit einbeziehen. Der Unterschied zwischen V4 und V5 ist nun folgender:
Habe ich in der Validierungsstufe 4 grundsätzlich (!) anerkannt, dass jemand eine Vorgeschichte hat, versuche ich nun in der Validierungsstufe 5 ganz konkret den alten Glaubenssatz anzusprechen.
Das könnte wie folgt aussehen:
- Beispiel: Patient: „Ich war stocksauer.“ – Therapeut: „Vielleicht dachten sie, das sei Ihre allerletzte Chance. Wenn ja, dann ist klar, dass Sie so heftig reagieren.“
- Positive Wirkung: Dies fördert Einsicht und relativiert das Verhalten. Er / sie konnte nicht anders.
- Nebenwirkung: Diese Herangehensweise kann eine Veränderung in die Wege leiten, wenn man anschließend vorsichtig weiterfragt: „Sind Sie sich sicher, dass diese Sichtweise Ihnen heute noch wirklich hilft?“
V6 – Normative Validierung
Was bedeutet der Begriff „Normativ“? Er kommt aus dem lateinischen Wortschatz und leitet sich von „norma“ ab, was Regel, Richtschnur oder Winkelmaß bedeutete. Daraus wurde später der Begriff der Vorschrift.
Auf uns übertragen bedeutet „normativ“ eine von der Gesellschaft anerkannte Norm, ein Verhaltenskodex. „Das tut man nicht“ oder „das tut man so oder so“.
Wie können wir diesen Verhaltenskodex nun auf das Validieren in der Therapie anwenden? Nun, Verhalten ist geprägt durch kulturelle Vorgaben, aber besonders auch durch persönliche Erfahrungen. Deswegen kann der Verhaltenskodex zweier Menschen nie der gleiche sein. Es gibt aber oft große Überschneidungen, Gemeinsamkeiten.
Und das ist jetzt die große Chance in einer Borderline-Therapie! Borderline-Patienten denken in der Spaltung, in einem „entweder – oder“. Und dort holt der Therapeut sie ab und zeigt ihnen, dass es neben dem „entweder – oder“ auch ein „sowohl – als auch“ existiert. Es gibt also so etwas wie eine „kulturelle Verhaltens-Konstanz“ ähnlich der Objektkonstanz nach Jean Piaget.
Wie könnte dies in der Praxis aussehen?
- Beispiel: Patient: „Ich war stocksauer.“ – Therapeut: „Das denke ich ist völlig normal. Das wäre mir in ihrer Situation wohl ähnlich / oder genauso gegangen.“
- Positive Wirkung: Diese Gemeinsamkeit baut stark den Selbstwert beim Patienten auf und reduziert seine Scham.
- Nebenwirkung: Es kann aber auch ein unreifes Verhalten stabilisieren, wenn man dann von dort aus nicht weiter reift, sondern einfach stehen bleibt.
👉 Gerade bei Patienten, die sich „grundlegend andersartig“ fühlen, ist dies ein extrem wichtiger Schritt.
Der Balanceakt der Validierung
Ich hoffe, du spürst, dass Validierung – das Anerkennen des Gegenübers – mehr als ein „Ja“ bedeutet. Es ist auch kein „Kuschelkurs“, indem jedes Verhalten einfach gutgeheißen wird. Validierung ist eine erste gemeinsame Basis / es ist die eigentliche Form einer gesunden Empathie: „In dem, wie du dich fühlst und wie du reagierst, kann ich dich verstehen. Aber es ist nicht die einzige Möglichkeit.“ Und genau diese dialektische Spannung zwischen einer ersten Akzeptanz & einer anschließenden Irritation / Korrektur – ist der Schlüssel zum Erfolg einer Therapie.
Wenn der Patient erkennen kann, dass er verstanden wird, ist er deutlich mehr bereit, neue Perspektiven in seinem Leben zuzulassen. Aber wenn er lediglich irritiert wird, dann fühlt er sich missverstanden und als Person abgelehnt – die Spaltung lässt grüßen. Und wenn er in allem nur akzeptiert wird, dann bleibt er in seinen alten Verhaltensmustern stecken.
Zusammenfassung – Wie eine Validierung im therapeutischen Alltag funktioniert:
- Beginne bei V1–V3: Zuhören, Spiegeln, Mitschwingen – das baut ein Vertrauen auf.
- Anschließend V4 & V5 nutzen: Wenn die Beziehung tragfähig ist, dann knüpfe an die Biographie und alte Schemata deines Gegenübers an.
- Setze V6 ganz bewusst ein: Gerade bei Schuld und Schamgefühlen hilft eine normative Validierung enorm („So geht es vielen unter uns. Da bist du ganz normal“).
- Thematisiere auch die Nebenwirkungen: Mache transparent, dass jede Validierungsstufe auch ihre Grenzen hat.
- Übe mit der Gruppe: Lass die Patientinnen sich gegenseitig validieren Das schafft wirkliche Nähe.
5. Was während einer Sitzung passiert …
 Eine DBT-Therapie ist kein „Frontalunterricht“, wo einer oder ein Lehrer redet, unterrichtet und dabei stumpf seinen Lehrplan abspult. Sie DBT hat immer zwei Ziele, um die sich die Arbeit dreht. Und im therapeutischen Alltag pendelt man dann um diese zwei Ziele herum:
Eine DBT-Therapie ist kein „Frontalunterricht“, wo einer oder ein Lehrer redet, unterrichtet und dabei stumpf seinen Lehrplan abspult. Sie DBT hat immer zwei Ziele, um die sich die Arbeit dreht. Und im therapeutischen Alltag pendelt man dann um diese zwei Ziele herum:
- Was an erster Stelle steht ist das Ziel, die gestellten Hausaufgaben zu besprechen und danach neue Skills zu lernen. Aber das wirkliche Leben ist mehr als graue Theorie und hält sich nur selten an einen vorgegeben Skript. Aber genau das ist nun eine weitere Chance. Gewissermaßen ist dieses Hindernis der neue Weg.
- Denn das zweite Ziel befasst sich mit allem, was während einer Sitzung passiert. Das kann eine Diskussion sein, ein Streit, ein Rückzug oder ein anderes überraschendes Bedürfnis. All das kann dann zum neuen, aktuellen Lernstoff werden.
Oder anders ausgedrückt: Jedes Problem ist willkommen, weil wir lösungsorientiert lernen!
Nehmen wir als Beispiel mal die oft gefürchtete Situation, dass ein Teilnehmer anfängt zu dissoziieren. Anstatt dies totzuschweigen oder irgendwie darüber hinwegzugehen, spricht der Co-Therapeut ihn direkt an und ermutigt ihn, einen antidissoziativen Skill einzusetzen. Dadurch wird das, was sonst ein stiller Abbruch gewesen wäre, zu einem praktischen Übungsfeld.
Oder: Zwei Teilnehmer geraten miteinander in einen Streit. Statt diesen nun abzuwürgen, kann die Situation dafür genutzt werden, um einen Validierungsskill auszuprobieren. Aus dem Streit wird dadurch dann eine Musterschablone, wie man später mit selber mit Emotionen und Spannungen in ähnlichen Situationen umgehen kann.
Was aber, wenn nichts Negatives, sondern etwas positives, eine Verbesserung eintritt? Dann ist es genauso wichtig, dieses – wenn auch zufällige – positives Verhalten sichtbar zu machen und als den anderen als Skill zu kennzeichnen.
Wenn zum Beispiel jemand in der Runde sagt: „Ich brauche kurz etwas zu trinken“, dann kann der Therapeut dies als einen Körper-Skill beschreiben: „Sehen sie, sie achten bewusst auf Ihre körperlichen Bedürfnisse – das ist auch Interozeption.“ Durch solche Validierungen werden Skills nicht nur in der grauen Theorie, sondern auch direkt im Alltag / im Leben erlebbar.
Das Ganze ist natürlich ein Balanceakt. Man muss immer abwägen in dem was man tut. Denn wie leicht kann man sich im „Hier und Jetzt“ verlieren, wenn man auf jedes Ereignis reagiert. Denn wie heißt es so schön? Wenn du nach jedem Hund trittst, der dich anbellt, kommst du nie voran.
Denn auch das geplante Material muss ja vermittelt werden – sonst fehlt die große Struktur einer Therapie!
Hilfreich wäre hier – sofern der Luxus der zwei Therapeuten besteht – dass der Gruppenleiter den roten Faden im Auge behält / das Große und Ganze, während sich der Co-Therapeut stärker mit den spontanen Prozessen des Alltags auseinandersetzt. Vier Augen und Ohren bekommen halt mehr mit als nur Zwei.
 Eine praktische Zusammenfassung – Die Gruppendynamik nutzen
Eine praktische Zusammenfassung – Die Gruppendynamik nutzen
- Alles im Leben ist praktischer Lernstoff: Mache klar, dass das Leben der eigentliche Lehrmeister ist. Jede Situation kann ein Übungsfeld für Skills sein.
- Dissoziation? Sofort handeln und antidissoziative Skills ansprechen. Warten ist die falsche Strategie.
- Streit? Auch hier sofort handeln und eine Validierung einsetzen. Im Konflikt liegt auch die Lösung.
- Positive Zufälle sichtbar machen: Sprich spontane gesunde Reaktionen direkt an und benenne hier den jeweiligen Skill. Das ist lernen fürs Leben.
- Teamarbeit: Zwei sind besser als einer. Teile die Aufgaben ein. Der eine achtet auf den Stoff, der andere auf die Prozesse.
6. Hausaufgaben – Warum und wie?
 Wenn erwachsene Patienten das Wort „Hausaufgaben“ hören, dann verdrehen viele erst einmal die Augen. Da kommen auf einmal all die Trigger und schlechten Erfahrungen hoch, die sie in ihrer Schulzeit haben erleben müssen. Aber die DBT nutzt das Thema Hausaufgaben nicht als sinnlose Freizeitbeschäftigung und schon gar nicht als Strafe. Sie sind eine Brücke zwischen der Therapie und dem Alltag.
Wenn erwachsene Patienten das Wort „Hausaufgaben“ hören, dann verdrehen viele erst einmal die Augen. Da kommen auf einmal all die Trigger und schlechten Erfahrungen hoch, die sie in ihrer Schulzeit haben erleben müssen. Aber die DBT nutzt das Thema Hausaufgaben nicht als sinnlose Freizeitbeschäftigung und schon gar nicht als Strafe. Sie sind eine Brücke zwischen der Therapie und dem Alltag.
Denn es liegt doch auf der Hand … wir lernen immer für unser Leben und die DBT-Skills-Therapie macht hier keine Ausnahme: Skills kann man eben nicht nur trocken im Gruppenraum lernen. Man muss sie anschließend dann auch draußen anwenden, sie testen. Dann auch mal fallen und scheitern und anschließend neu ausprobieren.
Aus diesem Grund beginnt jede (!) Sitzung nach der anfänglichen Achtsamkeitsübung mit dem Besprechen der Hausaufgaben und endet – wieder vor der dann abschließenden Achtsamkeitsübung – mit dem Verteilen einer neuen Aufgabe.
Die Psychologie, die hinter Hausaufgaben steht ist eigentlich sehr nützlich, gerade in der Psychotherapie von Erwachsenen, das sollte man nicht unterschätzen! Hier nur mal ein paar Beispiele:
- Sie unterstützen das Selbstmanagements: Therapeutische Hausaufgaben beruhen auf dem Prinzip des Selbstmanagements und erfordern, dass ein Patient Verantwortung für seinen Therapieprozess übernehmen. Dies hilft, der Opfermentalität vieler Borderline-Patienten entgegenzuwirken.
- Sie fördern die Selbstwirksamkeit: Durch das selbständige Umsetzen von Übungen und das Übertragen auf den Alltag spürt der Patient, dass er seine Probleme mit den richtigen Werkzeugen, Skills, Tools auch selber lösen kann.
Nachweislich Effektiv: Es gibt in der Zwischenzeit unzählige Studien zu dem Thema Hausaufgaben. Sie alle zeigen aber ein einheitliches Bild darüber, dass Therapien, die Hausaufgaben in ihr Programm integrieren, deutlich erfolgreicher sein können als die, die auf dieses Tool verzichten. Siehe Dieter Grasedieck „Neue Didaktik – Welchen Wert haben Hausaufgaben?“ DIPF Leibniz-Institut für Bildungsforschung und Bildungsinformation
Lass uns mal ein paar Möglichkeiten besprechen, wie man Hausaufgaben in einer DBT-Therapie dokumentieren und greifbar machen könnte:
6.1 Skillswochenprotokoll
Das Skillswochenprotokoll könnte man mit einem „Fitnessarmband“ vergleichen.
Hier notiert man jeden Tag, welche Skills man verwendet hat, egal ob diese nun bewusst oder unbewusst zum Einsatz kamen. Und wichtig: ihre Wirkung wird dann auf einer Skala von 0 bis 4 bewertet.
Durch diesen schnellen Überblick kann man dann auch leichter Muster für sein eigenes Leben erkennen:
- Welche Skills funktionieren gut?
- Wo hakt es noch?
Zusätzlich sind sie eine tolle Basis für die Einzelgespräche. Nicht wenige Therapeuten beginnen jede ihrer Sitzung, indem sie erst einmal die Diary Card / also die Tagebuchkarte und das Wochenprotokoll mit ihrem Patienten durchsprechen.
6.2 Arbeitsblätter
Die Arbeitsblätter / auch Handouts genannt sind die eigentlichen „Übungshefte“ für zu Hause, auch wenn sie oft in der Gruppenarbeit mitverwendet werden.
Ihr Inhalt stammt in der Regel von den Infoblättern auf. Wichtig: Sie sind nicht als trockene Lektüre gedacht, sondern als praktische Werkzeuge für den Alltag.
Beispiele für Arbeitsblätter sind z.B.:
- Achtsamkeitsübungen: Da geht es um die Techniken, die einem helfen im Moment präsent zu sein und die eigene Aufmerksamkeit bewusst zu lenken.
- Emotions-Tagebücher: Das sind die Protokolle, in denen die eigenen Emotionen, Gedanken und Handlungen festgehalten werden, um später daraus Muster zu erkennen. Denn in einem kannst du dir sicher sein: jeder von uns, trägt die Muster seiner Kindheit immer noch in sich. Es ist wie eine „Muttersprache“. Und wer diese einmal begreift, ist nicht selten überrascht, wie dysfunktional – also störend – diese Sprache / Muster / Glaubenssätze sind.
- Skills zur Stresstoleranz: Das sind die Übungen, die einem in einer stark belastenden Situation helfen, mit diesen Schwierigkeiten umzugehen und dadurch widerstandsfähiger / stärker zu bleiben.
- Kommunikationsplanung: Wir können nicht nicht kommunizieren. So der bekannte Satz von Paul Watzlawick. Alles, was mit Bindung und Zwischenmenschlichkeit zusammenhängt, enthält auch Kommunikation. Deswegen sind solche Werkzeuge für ein effektives Gespräch die Grundlage aller zwischenmenschlichen Beziehungen. Und da Borderline eine Unreife in der Bindungsentwicklung ist, gehört Kommunikation zentral mit dazu.
- Verhaltensanalysen: Da geht es um die Anleitungen, die einem helfen, sowohl Trigger / Auslöser und die Konsequenzen des eigenen Verhaltens zu verstehen. Ich denke hier z.B. an die “VEIN AHA”-Methode.
VEIN = Verhalten, Empfindung, Impuls, Normalität 👉 Eine Situation aus verschiedenen Blickwinkeln betrachten.
AHA = Angemessenheit, Handlungsimpuls, Anpassung. 👉 Also eine Abwägung, ob ich mich der Situation angemessen verhalte.
6.3 Skillssammlung
Manchmal ist es schwer, Theorie und Praxis miteinander zu verbinden. Durch die vielen abstrakten Begriffe sitzt man oft mit der Frage allein „Und wie soll ich das nun in meinem Alltag umsetzen?“ Diese Frage ist wirklich berechtigt. Aber gerade dafür gibt es dann die Skillssammlung. Das ist eine Liste, die von den Patienten selber erstellt wurde – ganz nach ihren persönlichen Umständen und Bedürfnissen.
Sie braucht keinesfalls eine große Enzyklopädie sein. Es reicht auch eine kleine Schatztruhe mit Ideen, aus der jeder sich dann das heraussucht, was am besten zu ihm passt. Wichtig dabei ist, dass lieber ein paar Skills sehr gründlich geübt werden, als viele nur oberflächlich zu kennen. Wer alles auf einmal will, bleibt oft in der Theorie stecken.
Denn wie sagte schon Bruce Lee? „Ich fürchte nicht denjenigen der 1000 Tritte kann, sondern den, der einen Tritt 1000-mal geübt hat.“
Wie könnte so eine Skills-Liste aussehen? Ich habe mal beispielhaft die wohl bekanntesten drei Skills-Themen hier zusammengefasst:
- Achtsamkeit
- Tiefes wahrnehmen was ist: Konzentriere dich voll ganz auf den Moment, indem du beispielsweise die Temperatur des Wassers spürst, während du deine Hände wäschst, ohne über andere Dinge – wie deinen Terminkalender nachzudenken.
- Beschreiben: Wenn du gestresst bist, benenne Interozeptiv deine Gefühle, indem du dir selber sagst: „Ich spüre eine Enge in meiner Brust. Mein Herz schlägt schnell und meine Gedanken rasen.“
- Teilnehmen: Tauche voll und ganz in eine Handlung / eine Aktivität ein, ohne dich von deiner Umgebung abzulenken – beispielsweise indem du dich nur auf das Hören eines Musikstücks konzentrierst oder beim Spazierengehen die Umgebung / die Luft / den Boden bewusst wahrnimmst.
- Besserer Umgang mit den Gefühlen
- Die Gefühle benennen: Indem ich mir selbst sage: „Ich fühle mich traurig, weil ich die Prüfung nicht bestanden habe“ oder „Ich spüre Wut, weil meine Partnerin mich versetzt hat.“
- Gefühlsregulation: Wenn du dich von der Situation und den Gefühlen überfordert fühlst, dann atme bewusst tief ein und etwas länger wieder aus (Aktivierung des Vagusnervs) oder lenke dich für ca. 20 Minuten mit einem Buch oder einem Film ab, um die Gefühlsintensität zu senken. Denn alle Gefühle, sowohl die schlechten aber auch die guten, sind wie eine Welle die kommt und geht.
- Empathie, soziale Kompetenzen
- Kommunikation: Sage ruhig, klar und deutlich, wenn du etwas von jemand anderem brauchst. Zum Beispiel: „Ich würde mich freuen, wenn du mir bei der Aufgabe helfen könntest“ anstatt in einer Opfermentalität nur zu klagen.
- Setze vernünftige Grenzen: Wenn du zu einer Veranstaltung eingeladen wirst, auf die du keine Lust hast, sage höflich, aber bestimmt: „Danke für die Einladung, aber ich kann heute Abend leider nicht kommen.“
6.4 Strategien im Umgang mit Hausaufgaben
Kennst du das noch aus deiner eigenen Schulzeit? Der Lehrer fragt: Wer will mit den Hausaufgaben beginnen? Und KEINER meldet sich. Wertvolle Zeit geht dabei verloren …
Was wäre also das richtige, um das Ganze nicht im Chaos enden zu lassen? Klare Strukturen!
- Zeitkontingent:
Ein Kontingent ist eine genau zugewiesene Menge. Lateinisch steht hier „contingere“ „etwas zuteilwerden“ als Pate. In die Praxis übertragen bedeutet dies, dass es in jeder Runde diejenigen gibt, die eher reden können und andere die sich lieber vor dem Reden drücken möchten. Die Lösung: Bei acht Teilnehmern bekommt jeder in etwa sechs Minuten für seinen Bericht, damit die Hausaufgaben in einer dreiviertel Stunde besprochen sind.
- Keine Freiwilligen-Runden: Es wird der Reihe nach erzählt, sonst vergeht die Zeit im Warten.
- Die Sprache / Bezeichnungen anpassen: Manche haben selbst als Erwachsene noch eine schlechte Beziehung zu dem Begriff „Hausaufgaben“. Lass doch einfach die Gruppe einen anderen Begriff finden. Ich denke hier an „Übungen“, Erfahrungen oder „Projekte“.
- Übt eine genaue und damit verständlichere Sprache: Statt nur „Ich habe Stresstoleranz geübt“, lieber: „Ich hatte eine Anspannung von 9, wollte mich verletzen, habe dann Chilischoten gekauft, bis ich wieder klar denken konnte.“
Mit der Zeit lernen dann die Kursteilnehmer, immer präziser und selbstreflektierter zu berichten. Sprache ist der Schlüssel zu jedem Trauma. Das beste Beispiel hierfür ist die NET (Narrative Expositions-Therapie)
6.5. Mögliche Probleme und Lösungsansätze
- Was tun, wenn die verwendeten Skills nicht helfen konnten?
„Erstens kommt es anders, und zweitens, als du denkst“. Der Satz kommt dir mit Sicherheit bekannt vor. Oder wie sage es Edward Aloysius Murphy jr, ein ehemaliger Ingenieur der US-amerikanischen Luftwaffe? „Alles, was schiefgehen kann, wird auch schiefgehen!“ Das können wir auch auf die DBT übertragen 😊.
Denn, leider kann nicht alles helfen, was therapeutisch angenommen wird. Mir fällt da in diesem Zusammenhang die EMDR-Therapie ein. Obwohl diese hochgradig wirksam ist, schlägt sie immer noch bei 15 bis 20% der Patienten nicht an und man weiß nicht wieso.
Unf genauso ist es auch bei der DBT-Therapie. Hin und wieder erzählen die Patienten / Teilnehmer, dass sie den einen oder anderen Skill versucht haben, diese dann aber nicht haben helfen können. Was ist dann zu tun?
Dann ist es der Job des Therapeuten, folgendes einmal gemeinsam dem Patienten zu prüfen:
- War der Skill überhaupt passend zur Situation?
- Wurde er vernünftig und korrekt angewandt?
- Waren die Erwartungen realistisch?
Durch konkrete und gezielte Fragen („Wie hoch war die Anspannung vorher/nachher?“) kann man dann die Gründe für das Nicht-helfen der Skills herausfinden und gemeinsam an Alternativen arbeiten. Dieses Vorbild hilft dem Gegenüber dann im täglichen Leben, selber (!) nach eigenen Lösungen zu suchen, wenn die Therapie schon lange vorbei ist.
- Was, wenn andere Schwierigkeiten auftreten?
Was für weitere Schwierigkeiten könnten auftreten? Reden wir mal aus der Praxis, für die Praxis.
Oft kann man den Satz hören: „Ich habe gar nicht geübt.“ Aber ist dem wirklich so? Haben die Patienten die Hausaufgaben echt nicht gemacht? Die Realität zeigt, dass sie es in Wahrheit oft versucht haben, es aber nicht erfolgreich zu Ende geführt haben.
Und was dann? Dann könnte sich der Therapeut fragen, ob die Ziele eventuell zu hoch gesteckt, oder es Verständnisprobleme gegeben hat.
Da hilft nur eine sanfte Analyse, vielleicht auch mit Unterstützung der Gruppe. Aus Erfahrung kann ich sagen, dass sich die allermeisten Probleme dann von selbst erklären und lösen.
- Und wenn wirklich keine Hausaufgaben gemacht wurden?
Ja, das kommt auch vor … Ein Patient hat wirklich nichts unternommen um die Hausaufgaben zu erledigen. Was dann?
Nichtgemachte Hausaufgaben und auch der nicht erfolgte Versuch dazu, gelten in der DBT als „therapiestörendes Verhalten“. Aber das bedeutet nicht zwangsläufig eine Strafe, sondern vielmehr ist dies der Start einer kritischen Analyse:
- Hat er eventuell gar nicht daran gedacht? → Dann sollte man an Erinnerungshilfen arbeiten.
- Hat er die Aufgaben bewusst verworfen? → Hinter jeder Blockade steckt ein Überlebensmuster der Vergangenheit. Dann muss man schauen, welche „Vergangenheits-Strategie“ hat das Üben blockiert?
- Hat er mit den Aufgaben begonnen, diese aber abgebrochen? → Dann sollte an Strategien gearbeitet werden, länger dranzubleiben. Ich erinnere mich hier gerne an den Satz: „Selbst 0,9% sind besser als 0,1%“. Ein toller Gedanke, um einen zu motivieren, etwas mehr Energie in eine Arbeit zu stecken.
- Und wenn sich immer noch nichts ändert?
Dann könnte (!) eine Einzeltherapie helfen, die tieferliegenden Motivationsprobleme zu klären.
Wichtig ist aber immer zu beachten: Eine zusätzliche Aufmerksamkeit für ein „Nichtmachen“ ist oft kontraproduktiv! Auch hier muss eine Balance gehalten werden, damit das falsche Verhalten nicht noch unbewusst verstärkt wird. Denn gerade diese Opferhaltung „ich kann das nicht, bitte hilf mir und bitte tue das für mich. Ich bin dafür zu schwach“ diese Opferhaltung hatte in der Vergangenheit der Patienten einen wichtigen Stellenwert um die kostbare Aufmerksamkeit der Umgebung zu bekommen.
Fassen wir dies praktisch nochmal zusammen: Wie können Hausaufgaben besser gelingen?
- Den Rahmen festlegen: Jeder Teilnehmer bekommt seine Zeit für den Bericht.
- Die Sprache flexibel anwenden: Wenn das Wort „Hausaufgabe“ zu sehr abschreckt, dann sollte man einen anderen Begriff verwenden.
- Präzision / Genauigkeit: Man sollte immer konkrete Situationen beschreiben und sich nicht in der ungefähren Abstraktion verlieren.
- Fehler ausdrücklich nutzen: Nicht-bewältigte Aufgaben sind Lernchancen und keinesfalls eine Blamage.
- Alle Erfolge feiern: Jede gelungene Anwendung verdient Anerkennung, auch kleine.
Ein wenig Humor kann nicht schaden 👉 Die „DBT-Hausaufgaben-Show“
Man könnte sich die Hausaufgabenrunde auch wie eine kleine Castingshow vorstellen:
- Jeder tritt mit seinem „Lieblings-Skill-Auftritt“ auf die Bühne.
- Der Therapeut stellt die Jury, die jetzt nicht kritisiert und sagt „Das war schlecht“, sondern vielmehr: „Das ist interessant. Was hätten wir noch probieren können?“
- Applaus gibt es nicht nur für die Perfektionisten, sondern auch für die, die mutig etwas Neues ausprobiert haben.
- Und wer nichts vorbereitet hat, darf beim nächsten Mal vielleicht eine „Ersatz- oder Strafaufgabe“ machen – zum Beispiel laut fünf Stärken von sich aufzählen.
So wird aus der oft unbeliebten Pflicht ein gemeinsamer Lernmoment – mit Struktur, Verständnis und manchmal auch einem kleinen Schmunzeln. Denn gelernt wird mit einem Lachen zehnmal schneller als unter kritischen Bedingungen.

Welche Therapie hilft bei Borderline?
Borderline ist die Königsdisziplin in den zu behandelnden Störungsbildern. Dieses Buch befasst sich nicht mit einer Therapie zu Hause, in der Praxis, sondern in einem klinischen Umfeld. Die Übertragungsfokussierte Psychotherapie (Transference-Focused Psychotherapy, TFP) ist ein psychodynamisches Verfahren, dass die Beziehungs- und Identitätsstörung von Borderliner ganz in den Mittelpunkt der Therapie stellt. Ihren Ursprung hat sie in der Objektbeziehungstheorie, die davon ausgeht, dass die Schwierigkeiten bei Persönlichkeitsstörungen auf nicht integrierte Persönlichkeitsanteile zurückzuführen sind. Darum müssen diese durch eine Therapie aktiviert und in das Handeln integriert werden.
Dieses Buch befasst sich ausführlich mit Diagnostik, Therapievereinbarungen, Behandlungsphasen, Therapiefokus und Arbeiten im interdisziplinären Team. Ein tolles Werk für jeden Facharzt.
Das DBT Skillstraining
Ein hervorragendes Handbuch für Betroffene und Angehörige um Skills direkt in der Praxis umzusetzen.
Themen wie hohe innere Anspannung, Dissoziation, Angst vor starken Emotionen, Beziehungsproblemen werden klar angesprochen und mit hilfreichen Skills Lösungen angeboten.
Es eignet sich sehr gut als Begleitbuch zu einer DBT Therapie. Hilft aber auch Therapeuten und Selbsthilfegruppen
Borderline Diagnose? Lassen Sie uns miteinander ins Gespräch kommen.
 Es sind viele Bereiche, die wir ansprechen können: Angefangen vom Umgang Borderline oder einer anderen belastenden Störung, aber auch über Future Faking, Love Bombing und Gaslighting die immer häufiger in unsere Gesellschaft zu beobachten sind.
Es sind viele Bereiche, die wir ansprechen können: Angefangen vom Umgang Borderline oder einer anderen belastenden Störung, aber auch über Future Faking, Love Bombing und Gaslighting die immer häufiger in unsere Gesellschaft zu beobachten sind.
- Was ist das eigentlich, eine Persönlichkeitsstörung, ein Perfektionismus, ein Spaltung oder eine Gegenübertragung?
- Kann ich trotz Borderline oder Narzissmus eine stabile Partnerschaft aufbauen und damit über Jahre hinweg leben?
- Ist eine Kommunikation mit einem Borderliner möglich? Wie hilft hier die U.M.W.E.G.-Methode©?
- Kann ich meine Bindungsangst oder Verlustangst irgendwann einmal kontrollieren?
- Was kann ich tun, wenn ich mich gerade in einer Trennung befinde, oder kurz davor bin?
Ich möchte aber nicht nur über Fragen sprechen, sondern auch praxisgerechte Lösungen anbieten:
- Eine humorvoll und spielerisch – ja fast tänzerisch – eingesetzte Gewaltfreie Kommunikation in Kombination mit der von mir entwickelten
- U.M.W.E.G.-Methode© und nicht zuletzt die Transaktionsanalyse als Sprachkonzept können helfen, auch in schwierigen Situationen noch kühlen Kopf zu bewahren.
Buchen Sie sich einfach auf meinem Online-Kalender ein Zeitfenster oder nutzen Sie mein klassisches Kontaktformular um mit mir in Verbindung zu treten. Ich freue mich auf Sie. Ihr Marcus


 Hier geht es zum Buchtitel
Hier geht es zum Buchtitel